Symptome - Bandscheibenvorfall LWS
Definition
Ein Nervenwurzelreizsyndrom ist meist ein monoradikuläres (d.h. eine Nervenwurzel ist betroffen und wird komprimiert durch Bandscheibengewebe) Schmerzsyndrom, welches sensible und / oder motorische Defizite hervorrufen kann.
- Bandscheibenprotrusion – Vorwölbung einer Bandscheibe nach hinten (dorsal, in den Spinalkanal) oder seitlich (lateral, gegen eine Nervenwurzel) bei intaktem „Anulus fibrosus“ (siehe Anatomie)
- Bandscheibenprolaps (Bandscheibenvorfall) – Austritt von Bandscheibengewebe durch eine Rissbildung im Anulus fibrosus (weiter hierzu Anatomie) – subligamentär (hinteres Längsband intakt) perforierter Prolaps/Vorfall – transligamentär (hinteres Längsband perforiert) perforierter Prolaps/Vorfall
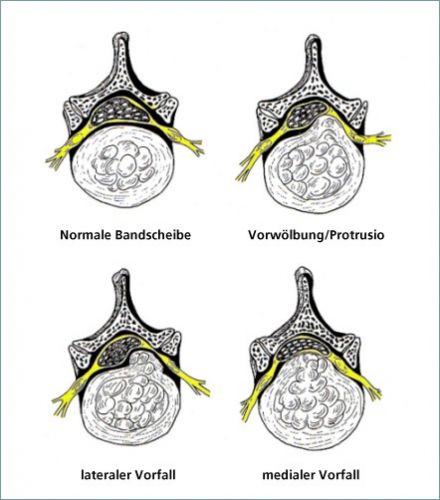
Abbildung 1: Begriffliche Definition eines Bandscheibenvorfalls
Symptome
Die klinischen Symptome bei einem Nervenwurzelreizsyndrom (Nervenwurzelkompressionssyndrom) sind gekennzeichnet durch einen in das Versorgungsgebiet des Nerven ausstrahlender Schmerz (der „referred pain“ = übertragener Schmerz). Häufig ist es so, dass diesem radikulären (einer Nervenwurzel folgeneder ausstrahlender) Schmerz ein lokales Schmerzereignis in der Wirbelsäule vorausgeht (Lumbago = Rückenschmerz, „Hexenschuß“ extremer akuter blockierender Rückenschmerz). Diese lokalen Rückenschmerzen bessern sich meist, wenn der radikuläre Schmerz anfängt.
Ausfälle in der Sensibilität (Ameisenlaufen, Kribbelgefühl, Kältegefühl) können zu jedem Zeitpunkt auftreten. Diese sensiblen Defizite sind es, die meist den Patienten den Arzt aufsuchen lassen. Die Ausfälle und Schwächen in der Motorik (Kraftverlust im Fußheber z.B.) werden meist erst spät oder gar nicht vom Patienten wahrgenommen, da sie zu Beginn meist nur schwach ausgebildet sind und im alltäglichen Leben eigentlich kaum auffallen oder gar störend sind.
Die Lage des Bandscheibenvorfalls entscheidet darüber, welche Nervenwurzel den eigentlich komprimiert wird. Soll heißen: Abhängig von der anatomischen Lage des Bandscheibenvorfalls im Spinalkanal bzw. außerhalb des Spinalkanals (extraspinal) bemerkt der Patient unterschiedliche Symptome und Beschwerden (siehe Tabelle 1 und 2). Der Vorfall wird nach der anatomischen Lage definiert und beschrieben (Abbildung 2).
Abbildung 2: Anatomische Lage (Bezeichnung) eines Bandscheibenvorfalls im Spinalkanal
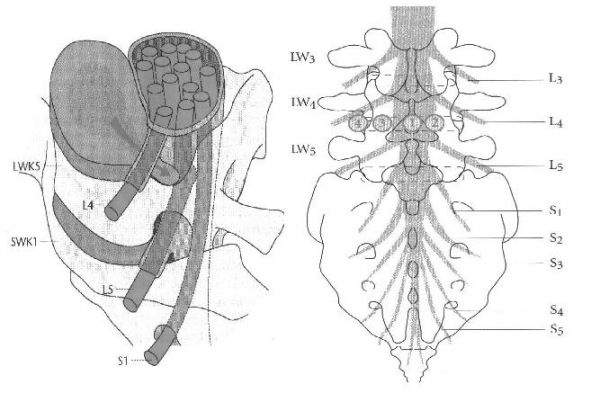
Tabelle 1: Klinische Symtpome abhängig von der Lage des Bandscheibenvorfalls
| Ursache | Symptome |
|---|---|
| Lateraler Bandscheibenvorfall | Radikulopathie: Schmerzen entlang der Nervenwurzel, Sensibilitätsstörungen (Kribbeln etc.), Ausfälle in der Motorik |
| frei perforierter Sequester, LWS | oft gekreuztes Zeichen nach Lasegue |
| Medialer Massenvorfall in der LWS | Konus-, Kaudasyndrom (Reithosenanästhesie, Blasenstörung, Harnverhalt, Taubheit Anal- und Genitalbereich) |
| Medialer Massenvorfall in der HWS | Myelopathie, bis hin zur Querschnittslähmung |
Tabelle 2: Verscheidene anatomische Lage eines Bandscheibenvorfalls im Bezug auf die Nervenwurzel (siehe Abbildung 1)
| Lage/Bezeichnung des Vorfalls | Kompression von … |
|---|---|
| 1 – Medialer Vorfall | Kompression aller kaudalen (darunter) gelegenen Wurzeln und ggf. des Myelons bei Vorfällen oberhalb LWK 1 |
| 2 – Mediolateraler Vorfall (am häufigsten) | Kompression der in dieser Höhe abgehenden Nervenwurzel (Im die Wurzel des unteren Wirbelkörpers (bei LWK 4/5 – L 5) |
| 3 – Lateraler, intraforaminaler Vorfall | Kompression der in dieser Höhe abgehenden Nervenwurzel und der durch das Foramen ziehenden (also der oberen) Nervenwurzel, Mischbild (bei LWK 4/5 also L4 und auch L5 möglich) |
| 4 – Lateraler extraforaminaler Vorfall (extraspinal, etwa 5-10% der Vorfälle | Kompression der in dieser Höhe abgehenden Nervenwurzel und der durch das Foramen ziehenden (also der oberen) Nervenwurzel, Mischbild (bei LWK 4/5 also L4 und auch L5 möglich) |
Besonderheiten eines lumbalen Bandscheibenvorfalls
In den meisten Fällen treten Bandscheibenvorfälle in der Lendenwirbelsäule auf (größere statische Belastung, größere Beweglichkeit als in der Brustwirbelsäule). Meist entstehen am Anfang lokale Rückenschmerzen und gehen einem radikulären (ausstrahlenden) Schmerzen voraus. Bei Verdacht auf eine sehr diskrete Fußsenkerparese erfolgt die Überprüfung durch den Einbeinstand – d.h. der Patient hat die Parese selber nicht bemerkt, beim Einbeinstand kann er sich jedoch mit dem betreffenden Bein nicht vom Boden in den Zehenspitzenstand abheben.
Dies sollte eine schmerzbedingte Minderversorgung des betreffenden Muskels von einer „echten“ Parese/Schwäche unterscheidbar machen.
Ein Sonderfall bzw. Notfall ist definitiv die plötzlich auftretende (innerhalb weniger Stunden) motorische Schwäche bis hin zur vollständigen Lähmung. Bei zusätzlich auftretenden Blasenentleerungsstörungen (man kann kein Wasser lassen, Restharn) stellt dies eine notfallmäßige Indikation zur Operation dar. Kommt es zu einer vollständigen Lähmungen und der Schmerz verschwindet komplett und weicht einer Taubheit im Bein, so kann ein „Wurzeltod“ vorliegen. Auch hierbei entschiedet die äußerst zeitnahe Abstimmung der Operation über die mögliche Rückbildung der eingetretenen neurologischen Ausfälle.







